- Infeksi TBC primer.
- Infeksi TBC laten.
- Penyakit TBC aktif.
TBC Laten dan TBC Aktif, Apa Perbedaannya?

Tuberkulosis (TB atau TBC) tidak seperti kebanyakan infeksi bakteri karena biasanya tidak segera menimbulkan gejala. Bahkan ketika infeksi mulai bikin kita sakit, gejalanya muncul secara bertahap dan sering kali dikira kondisi lain.
Umumnya, tuberkulosis melalui tiga tahap:
Jutaan orang membawa membawa bakteri TBC laten tetapi tidak pernah mengembangkan TBC aktif. Diperkirakan 1,7 miliar orang terinfeksi secara laten dengan Mycobacterium tuberculosis secara global pada tahun 2014, kurang dari seperempat populasi global.
Sekitar 30 persen orang yang terpapar Mycobacterium tuberculosis akan mengembangkan TBC laten. Kalau tidak diobati, sekitar 5–10 persen dari orang-orang tersebut bisa terkena penyakit TBC aktif di beberapa titik dalam hidup mereka. Jumlahnya lebih tinggi untuk orang yang terinfeksi HIV.
TBC lebih cenderung memasuki fase aktif pada orang yang baru saja tertular infeksi (dalam 2 tahun terakhir), dan lebih mungkin aktif di antara orang-orang yang sistem kekebalannya melemah.
Dalam beberapa literatur, TBC laten juga bisa disebut sebagai TBC infeksi, sedangkan TBC aktif juga dikenal sebagai penyakit TBC.
1. Gejala
Walaupun TBC laten dan TBC aktif muncul akibat paparan bakteri, tetapi ada perbedaan utama dalam bagaimana kondisi ini muncul.
TBC aktif menimbulkan gejala dan dapat menyebar, sedangkan TBC laten tidak menimbulkan tanda atau gejala fisik apapun dan tidak menular.
TBC laten
- Tidak ada tanda atau gejala lahiriah.
- Infeksi hanya dapat dideteksi menggunakan tes TBC darah atau kulit.
- Tidak menular.
TBC aktif
- Gejalanya termasuk batuk kronis, darah atau sputum (dahak) saat batuk, sakit dada, kelelahan, kelemahan otot, hilang nafsu makan, penurunan berat badan, menggigil, demam, dan keringat malam.
- Infeksi dapat dideteksi melalui sampel dahak, tes TBC darah atau kulit, atau rontgen dada.
- Orang dengan TBC aktif dapat menyebarkan penyakit ini kepada orang lain dengan mengembuskan droplet yang terinfeksi.
2. Penyebab
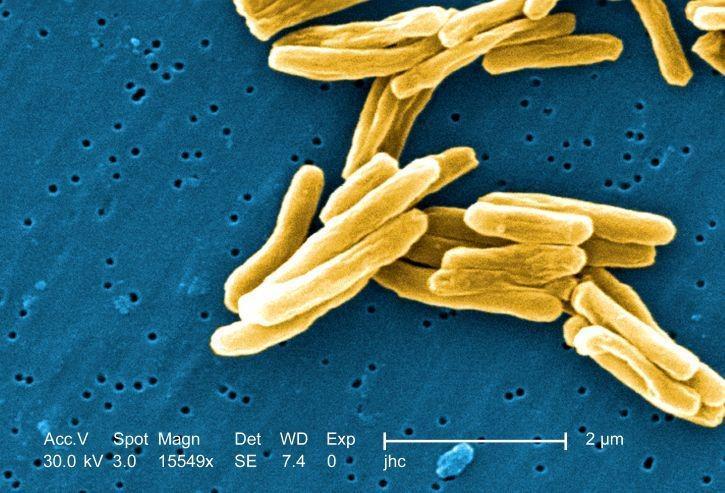
Seperti penyakit yang ditularkan melalui udara lainnya, seperti pilek atau flu, TBC ditularkan melalui droplet yang terinfeksi yang diembuskan oleh orang yang bergejala. Dikeluarkan saat batuk, berbicara, bersin, atau bernyanyi, bakteri tersebut mengakses paru-paru saat orang lain menghirup droplet ini.
Bakteri yang menginfeksi adalah Mycobacterium tuberculosis.
Mengingat cara penularan ini, peluang kamu tertular TBC meningkat saat kamu berkontak dekat dalam waktu lama dengan orang yang bergejalan. Misalnya, kasus sering menyebar di antara anggota keluarga, teman sekelas, rekan kerja, dan teman.
TBC laten
Kebanyakan orang yang terkena TBC dapat berhasil menahan dan mengendalikan infeksi. Perbedaan utama antara TBC aktif dan TBC laten bergantung pada sistem kekebalan dan kemampuannya untuk mencegah penyebaran infeksi.
Sederhananya, orang-orang yang kekebalannya lebih kuat lebih mampu menghentikan penyakit menjadi serius. Namun, mereka masih memiliki sejumlah kecil bakteri dalam tubuh mereka.
TBC aktif
Diperkirakan 5–10 persen dari orang-orang yang terpapar bakteri TBC mengembangkan bentuk aktif dari penyakit ini.
Beberapa faktor risiko yang membuat beberapa orang lebih rentan terhadap gejala yang berkembang meliputi:
- Usia muda, khususnya bayi dan anak-anak.
- Usia yang lebih tua, di atas 65 tahun.
- Human immunodeficiency virus (HIV/AIDS).
- Mendapatkan transplantasi organ.
- Penyakit ginjal tahap akhir.
- Kanker darah (leukemia, limfoma, dan multiple myeloma).
- Penggunaan obat imunosupresan atau kortikosteroid.
3. Diagnosis
Selama diagnosis, dokter ingin memastikan bahwa gejalanya adalah akibat dari TBC, bukan kondisi medis lain, dan menilai seberapa jauh penyakit tersebut telah menyebar dan berkembang.
TBC laten
TBC laten lebih sulit didiagnosis karena banyak orang yang mengidapnya tanpa menyadarinya. Hanya dua tes yang dapat mendeteksi kasus laten dan aktif, yaitu:
- Tes kulit TBC: Mengukur reaksi kulit terhadap suntikan tuberkulin, protein yang dipancarkan oleh bakteri yang menginfeksi. Sekitar 48–72 jam setelah injeksi, penyedia layanan kesehatan akan mengukur benjolan yang mengeras di sekitar tempat suntikan. Reaksi yang lebih kuat menunjukkan adanya TBC.
- Tes darah TBC: Sistem kekebalan melepaskan antigen ke dalam darah saat melawan infeksi. Dua tes darah, QuantiFERON-TB Gold Plus dan T-SPOT.TB dapat mendeteksinya. Sampel darah dikumpulkan selama kunjungan ke fasilitas layanan kesehatan dan dikirim ke laboratorium klinis untuk pengujian.
TBC aktif
Tes dan evaluasi tambahan yang dapat mendeteksi TBC aktif antara lain:
- Evaluasi medis: Dokter akan menilai riwayat medis, obat-obatan, dan gejala serta mencari tanda-tanda kondisi lain.
- Rontgen dada: Melalui pencitraan, dokter dapat mendeteksi adanya lesi paru-paru, yang mungkin mengindikasikan infeksi. Namun, rontgen dada saja tidak dapat memastikan diagnosis. Tes tambahan diperlukan.
- Apusan dahak: Penilaian laboratorium klinis terhadap sampel dahak (penumpukan kental di paru-paru) mendeteksi adanya bakteri menular.
- Tes kultur bakteri: Untuk memastikan gejala yang timbul dari TBC dan bukan infeksi bakteri lain, sampel dahak juga akan menjalani evaluasi kultur. Pengujian ini menentukan jenis bakteri yang menyebabkan gejala.
4. Pengobatan
TBC laten
Meskipun orang dengan TBC laten tidak bergejala dan tidak menular, tetapi pengobatan tetap diperlukan untuk mencegahnya menjadi aktif. Berat badan, usia, dan faktor kesehatan lainnya menentukan dosis tertentu, dengan pendekatan tipikal termasuk:
- Rifampisin (RIF): Diminum setiap hari selama 4 bulan, dengan dosis spesifik bervariasi berdasarkan usia dan berat badan.
- Isoniazid (INH): Diminum selama 6–9 bulan, dengan dosis diminum setiap hari atau dua kali seminggu.
- Terapi INH dan rifapentine (RPT): Dilakukan seminggu sekali selama 3 bulan.
- INH dan RIF: Diminum setiap hari selama periode pengobatan berkelanjutan selama 3 bulan.
Pengobatan berbasis rifamycin (termasuk rifampin, rifapentine, dan rifabutin) jangka pendek selama 3–4 bulan lebih disukai daripada terapi isoniazid selama 6–9 bulan.
TBC aktif
Seperti TBC laten, terapi antibiotik jangka panjang juga mengobati kasus TBC aktif. Terutama, ada dua terapi kombinasi, dengan perubahan dosis tertentu selama pengobatan. Menurut Centers for Disease Control and Prevention (CDC),
- Terapi RPT-moxifloxacin (MOX): Melibatkan dosis harian RPT, ditambah beberapa antibiotik lain, MOX, INH, dan pyrazinamide (PZA), untuk fase intensif selama 8 minggu. Fase lanjutan RPT harian, MOX, dan INH mengikuti ini selama tambahan 9 minggu.
- Perawatan RIPE 6–9 bulan: Terapi kombinasi RIF, INH, PZA, dan ethambutol (EMB) diminum setiap hari, 5 hari seminggu, atau dalam dosis 3 hari seminggu selama 8 minggu. Fase lanjutan 4–7 bulan mengikuti ini, sering kali dengan pengurangan frekuensi.
Rejimen obat antibiotik 3–9 bulan mengobati TBC laten dan TBC aktif.
Perkembangan TBC bisa jauh lebih parah di antara populasi tertentu, seperti pada orang-orang dengan gangguan kekebalan, anak-anak dan bayi, dan lansia. Dalam kasus ini, periode pengobatan berkelanjutan mungkin perlu penyesuaian.
5. Siapa yang perlu melakukan tes TBC?
TBC laten
Di banyak negara, tidak perlu menguji semua orang untuk TBC laten karena tidak mungkin sebagian besar orang akan melakukan kontak dengan seseorang yang memiliki penyakit aktif.
Skrining untuk TBC laten dilakukan berdasarkan faktor risiko. Populasi berikut umumnya harus diskrining:
- Tinggal di wilayah dengan tingkat kejadian TBC yang tinggi.
- Orang yang pekerjaan atau pengaturan hidupnya membuat mereka berhubungan dengan orang yang menderita TBC aktif.
- Pengguna narkoba suntik.
- Anak-anak di bawah usia 4 tahun atau anak-anak dan remaja yang terpapar orang dewasa dalam kategori berisiko tinggi.
- Orang dengan penyakit lain yang meningkatkan risiko mengembangkan TBC aktif setelah terinfeksi, seperti diabetes yang membutuhkan insulin, penyakit ginjal stadium akhir, riwayat gastrektomi, atau infeksi HIV.
- Orang yang mengonsumsi obat yang memblokir TNF-alpha, seperti infliximab (Remicade), adalimumab (Humira), atau etanercept (Enbrel), serta orang yang mengonsumsi obat steroid dengan dosis yang lebih tinggi atau dalam jangka waktu yang lebih lama waktu.
- Orang yang berencana memulai kemoterapi untuk kanker atau obat imunosupresif untuk mengobati kondisi autoimun misalnya, juga harus diskrining untuk TBC laten.
Risiko infeksi TBC laten menjadi aktif jauh lebih tinggi pada orang yang terinfeksi HIV dibandingkan orang tanpa HIV.
TBC aktif
Kalau terpapar dengan seseorang dengan TBC, kamu perlu perlu diskrining. Jika hasil skrining pertama negatif, kamu direkomendasikan untuk melakukan tes lagi, terutama jika mengalami gejala pernapasan.
Skrining direkomendasikan untuk siapa pun dengan gejala TBC aktif berikut:
- Batuk yang berlangsung selama 3 minggu atau lebih.
- Penurunan berat badan yang tidak bisa dijelaskan.
- Batuk darah.
- Nyeri dada.
- Kehilangan selera makan.
- Keringat malam.
- Demam.
- Kelelahan.
Keringat malam merupakan gejala yang sangat umum pada TBC aktif. Biasanya ini cukup dramatis—banjir keringat sehingga kamu perlu bangun dan mengganti seprai dan pakaian.
6. Pencegahan

TBC adalah penyakit yang ditularkan melalui udara yang ditularkan melalui kontak dekat dengan orang yang terinfeksi. Jadi, pencegahan melibatkan pembatasan kontak tersebut. Cara mencegah penularan TBC antara lain:
- Pastikan ventilasi yang baik di rumah atau tempat kerja.
- Isolasi diri kalau memiliki gejala atau memastikan orang yang bergejala diisolasi.
- Segera skrining untuk TBC bila terpapar dengan orang yang terinfeksi.
- Tes TBC setelah melakukan perjalanan dari daerah dengan tingkat TBC yang lebih tinggi.
- Tes TBC secara berkala kalau kamu adalah seorang petugas kesehatan atau karyawan di panti jompo, lembaga pemasyarakatan, atau lingkungan padat yang serupa.
- Minum obat untuk mengobati TBC laten jika terdeteksi.
Itulah perbedaan TBC laten dan TBC aktif, yang mana keduanya adalah dua bentuk infeksi bakteri Mycobacterium tuberculosis. Sebagian besar orang yang terpapar memiliki TBC laten, artinya mereka tanpa gejala dan tidak menular.
TBC aktif terjadi ketika bakteri berkembang biak di dalam tubuh, menyebabkan batuk kronis, darah atau dahak saat batuk, menggigil, dan gejala lainnya. Kondisi ini diobati dengan terapi antibiotik jangka panjang. Diagnosis tepat waktu sangat penting dalam pengelolaan penyakit.
Referensi
PLOS Medicine, Oktober 2016. The Global Burden of Latent Tuberculosis Infection: A Re-estimation Using Mathematical Modelling.
Centers for Disease Control and Prevention. Diakses pada April 2024. Tuberculosis (TB).
JAMA, September 2016. Screening for Latent Tuberculosis Infection in Adults US Preventive Services Task Force Recommendation Statement.
Verywell Health. Diakses pada April 2024. Latent vs. Active TB: What Are the Differences?
Frontiers in Immunology, September 2020. Diagnosis for Latent Tuberculosis Infection: New Alternatives.
Everyday Health. Diakses pada April 2024. Latent Tuberculosis Infection vs. Active TB Disease: What’s the Difference?



![[QUIZ] Matamu Sehat atau Rabun? Cek dengan Tebak Karakter Upin & Ipin dari Siluetnya](https://image.idntimes.com/post/20250519/1000008633-573aa37ad6c115e82c0f9cac0f446fd8.jpg)





![[QUIZ] Kami Tahu Jenis Plank yang Paling Cocok Buat Kamu](https://image.idntimes.com/post/20260514/1000000974_527de4ae-f27a-4997-8ca1-b3385c1cef0d.jpg)


![[QUIZ] Cara Kamu Menenangkan Diri saat Cemas Mirip Siapa di 'Upin & Ipin'?](https://image.idntimes.com/post/20260505/screenshot_20260505-172134_youtube_e14e3aa1-93bd-4770-8b32-75b302d13c59.jpeg)

![[QUIZ] Tipe Overthinking Kamu Mirip Siapa di 'Upin & Ipin'?](https://image.idntimes.com/post/20240912/untitled-3d8bdd425f726b46c9d7d09f73e5ab42.png)

![[QUIZ] Kamu Lebih Cocok Lari Sendiri atau Bareng?](https://image.idntimes.com/post/20241023/1000144639-3159a2704e4b6062c72c7e3be406df32-50153375959c0484954342b8f037de34.jpg)

