Harper-Kirksey K. Erythroderma. Life-Threatening Rashes. 2018 Sep 12:265–77. doi: 10.1007/978-3-319-75623-3_19. PMCID: PMC7139437.
MedlinePlus. “Erythroderma.” U.S. National Library of Medicine. Diakses Januari 2026.
DermNet New Zealand. “Erythroderma.” Diakses Januari 2026.
MSD Manuals. “Erythroderma.” Diakses Januari 2026.
Fakta Eritroderma, Penyakit Kulit Langka yang Bisa Mengancam Nyawa
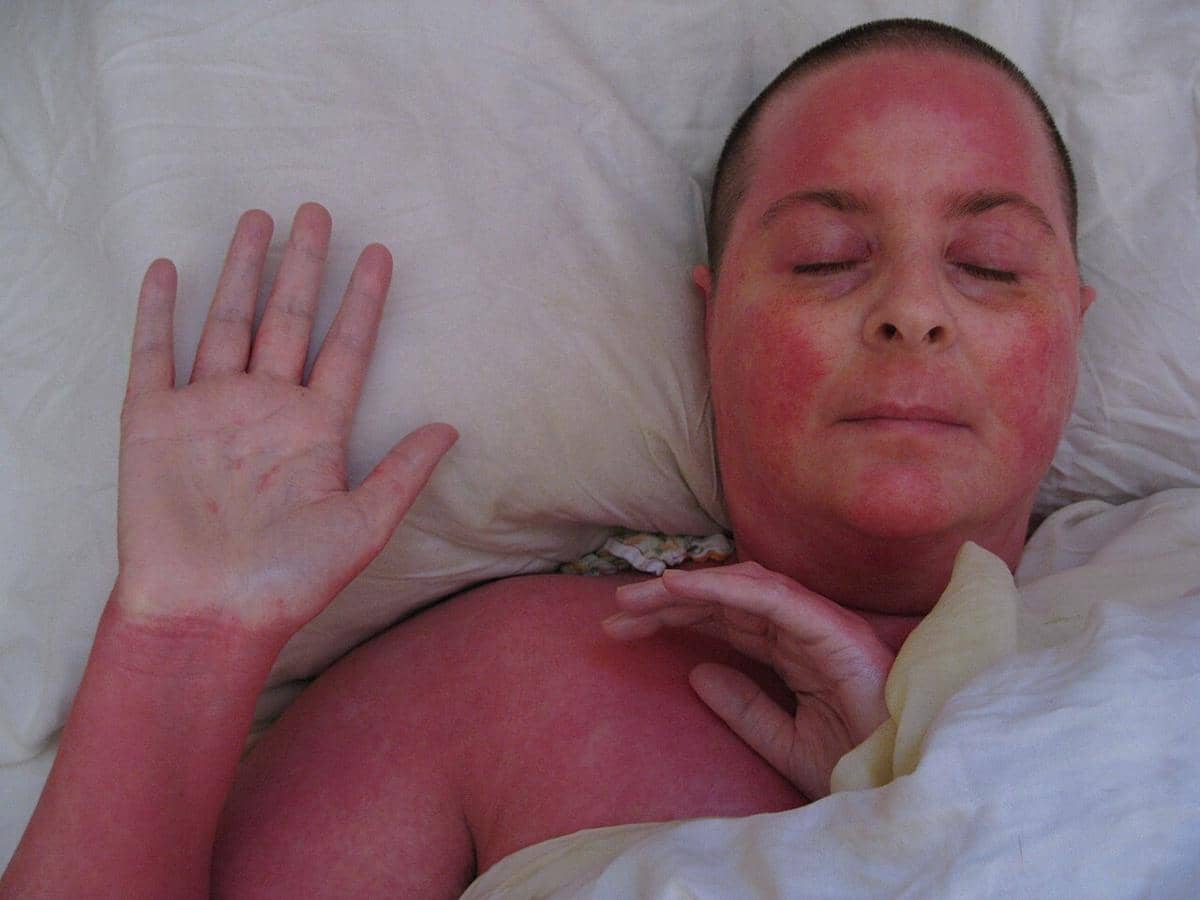
Eritroderma adalah kondisi darurat dermatologis yang bisa mengancam nyawa.
Penyebabnya beragam, mulai dari penyakit kulit, obat, hingga keganasan.
Penanganan cepat dan tepat sangat menentukan prognosis pasien.
Kulit adalah pelindung utama tubuh, batas pertama antara manusia dan dunia luar. Saat lapisan ini mengalami peradangan luas dan berat, dampaknya tidak hanya terlihat di permukaan, tetapi juga terasa hingga ke sistem tubuh secara keseluruhan. Eritroderma adalah salah satu contoh paling ekstrem dari kondisi tersebut.
Eritroderma, atau exfoliative dermatitis, ditandai dengan kemerahan dan pengelupasan yang melibatkan lebih dari 90 persen permukaan tubuh. Kondisi ini tergolong langka, tetapi serius. Pasien tidak hanya berhadapan dengan rasa gatal atau nyeri kulit, melainkan juga risiko gangguan cairan, infeksi, hingga kegagalan organ jika tidak ditangani dengan cepat.
Dalam praktik klinis, eritroderma sering menjadi tantangan karena bukan penyakit tunggal, melainkan manifestasi akhir dari berbagai gangguan mendasar. Memahami penyebab, gejala, dan penanganannya menjadi kunci untuk menyelamatkan nyawa dan kualitas hidup pasien.
Penyebab dan faktor risiko
Eritroderma biasanya merupakan komplikasi dari kondisi yang sudah ada sebelumnya. Penyebab tersering adalah penyakit kulit kronis, seperti psoriasis, dermatitis atopik, dan dermatitis seboroik. Studi menunjukkan psoriasis menjadi penyebab hingga 25–50 persen kasus eritroderma di beberapa populasi.
Selain itu, reaksi obat merupakan faktor penting. Antibiotik, antikonvulsan, obat antiinflamasi nonsteroid (OAINS), dan allopurinol termasuk dalam daftar obat yang paling sering dikaitkan dengan eritroderma. Reaksi ini bisa muncul tiba-tiba, bahkan pada orang yang sebelumnya tidak memiliki riwayat penyakit kulit.
Pada sebagian kasus, eritroderma berhubungan dengan keganasan, terutama limfoma sel T kutan seperti Sézary syndrome. Faktor risiko lain meliputi usia lanjut, gangguan sistem imun, dan penyakit sistemik kronis. Namun, sekitar 10–30 persen kasus tetap dikategorikan sebagai idiopatik, alias tanpa penyebab yang jelas.
Gejala
Gejala utama eritroderma adalah kemerahan menyeluruh yang disertai pengelupasan kulit. Kulit bisa terasa panas, kencang, dan sangat gatal. Pada tahap lanjut, sisik halus atau tebal dapat menutupi hampir seluruh tubuh.
Keluhan tidak berhenti di kulit. Pasien sering mengalami demam, menggigil, kelelahan ekstrem, serta pembesaran kelenjar getah bening. Kehilangan protein dan cairan melalui kulit yang rusak dapat menyebabkan edema, penurunan berat badan, dan kelemahan otot.
Gangguan termoregulasi juga umum terjadi. Karena kulit tidak lagi berfungsi optimal, tubuh kesulitan menjaga suhu, sehingga pasien rentan terhadap hipotermia maupun hipertermia.
Diagnosis
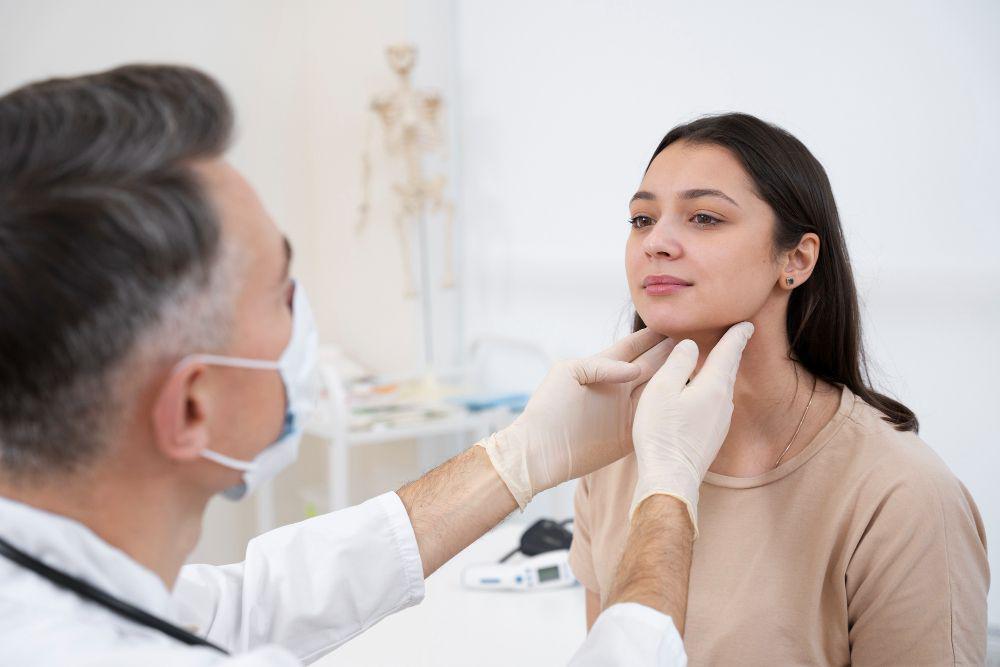
Diagnosis eritroderma ditegakkan secara klinis berdasarkan luas keterlibatan kulit. Namun, tantangan utamanya adalah menemukan penyebab dasar. Dokter akan menelusuri riwayat penyakit kulit, penggunaan obat, serta kondisi sistemik pasien.
Pemeriksaan penunjang meliputi tes darah untuk menilai infeksi, gangguan elektrolit, dan fungsi organ. Biopsi kulit sering dilakukan untuk membantu membedakan penyebab, walaupun hasilnya tidak selalu spesifik.
Pada kecurigaan keganasan, pemeriksaan lanjutan seperti imunofenotipe dan evaluasi sumsum tulang mungkin diperlukan.
Pengobatan
Eritroderma merupakan kondisi medis darurat yang sering membutuhkan perawatan di rumah sakit. Penanganan awal berfokus pada stabilisasi: menjaga keseimbangan cairan dan elektrolit, mengontrol suhu tubuh, serta mencegah infeksi.
Terapi spesifik bergantung pada penyebab. Kortikosteroid topikal atau sistemik sering digunakan untuk meredakan peradangan. Jika dipicu obat, penghentian obat tersebut menjadi langkah krusial. Pada kasus tertentu, imunosupresan atau terapi biologis dapat dipertimbangkan.
Perawatan kulit suportif, seperti emolien intensif dan balutan lembap, berperan besar dalam memperbaiki fungsi sawar kulit.
Komplikasi yang bisa terjadi
Tanpa penanganan optimal, eritroderma dapat menimbulkan komplikasi serius. Infeksi sekunder, termasuk sepsis, merupakan ancaman nyata akibat rusaknya pertahanan kulit.
Kehilangan cairan dan protein kronis dapat menyebabkan gagal jantung, gangguan ginjal, dan malnutrisi. Mortalitas eritroderma dilaporkan berkisar antara 5–20 persen, tergantung penyebab dan kondisi pasien.
Pencegahan

Tidak semua kasus eritroderma dapat dicegah. Namun, pengelolaan penyakit kulit kronis secara konsisten, penggunaan obat secara hati-hati, serta pemantauan ketat terhadap reaksi obat dapat menurunkan risiko.
Bagi pasien dengan riwayat penyakit autoimun atau keganasan, konsultasi rutin dan deteksi dini perubahan kulit menjadi langkah penting.
Eritroderma bukan sekadar masalah kulit yang memerah. Ini adalah tanda tubuh sedang berada dalam kondisi darurat, sering mencerminkan gangguan serius. Dengan diagnosis dini, penanganan komprehensif, dan pendekatan multidisiplin, prognosis pasien dapat membaik secara signifikan.
Referensi








![[QUIZ] Makna dari Cara Kamu Mendengarkan Musik saat Sedih](https://image.idntimes.com/post/20251117/pexels-cottonbro-6864493_84d3f707-d851-4939-83ff-96edadae8079.jpg)



![[QUIZ] Dari Jadwal Gym Kamu, Cek Kamu Overtraining atau Tidak](https://image.idntimes.com/post/20260126/bagaimana-cara-gym-yang-benar-agar-tubuh-tetap-sehat-frekuensi-latihan_8237eca4-7799-4602-a542-ac90b488a9a2.jpeg)





